
КАТЕГОРИИ:
АстрономияБиологияГеографияДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРиторикаСоциологияСпортСтроительствоТехнологияФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Задание на курсовую работу 2 страница
На рентгенограммах пораженной конечности изменения в кости начинаются только после 10 дня с момента заболевания. Сначала появляется отслойка надкостницы - периостит, потом разрушение кости. Хронический остеомиелит часто является дальнейшим развитием острого. При разрушении кости образуются кусочки костной ткани (секвестры), которые при образовании свищей в мягких тканях, выходят наружу. Общее состояние при хроническом остеомиелите страдает только в период обострения. На пораженной конечности появляются свищи, из которых появляются костные секвестры, серозный или гнойный экссудат. При обострении может образоваться опять флегмона мягких тканей.
Локализацию свищей и секвестров определяют на фистулограмме (рентгенография с введением контрастного вещества в свищевой ход). Лечение: остеомиелит лечится введением высоких доз антибиотиков, имеющих тропность к костной ткани. Так как кости плохо кровоснабжаются, то лечение должно быть длительным. В качестве оперативного лечения применяется удаление секвестра, свищей, санация гнойных полостей.
Сепсис.
Сепсис - тяжелое инфекционное заболевание, вызываемое различными возбудителями и их токсинами. Причиной сепсиса может быть травма, гнойный воспалительный процесс, оперативное вмешательство, хронический воспалительный очаг.
Одним из ведущих моментов, определяющих течение сепсиса, является токсинемия, вызывающая тяжелую интоксикацию больного и приводящая к тяжелым нарушениям нервной, сердечно-сосудистой систем, паренхиматозных, кроветворных органов и др.
|
При общей гнойной инфекции наблюдаются тяжелые нарушения белкового, углеводного, витаминного баланса, кислотно-щелочного равновесия. Отмечаются гипопротеинемия, падение холестерина в крови, развитие острой анемии, тромбоцитопения.
По клиническому течению различают молниеносный, острый, подострый, хронический сепсис. Молниеносный сепсис развивается очень быстро, уже в течение нескольких часов после заражения появляются клинические симптомы. Через 5-7 дней может наступить летальный исход даже при своевременном адекватном лечении.
Острый и подострый сепсис характеризуются более благоприятным течением.
Хронический сепсис длится годами с периодическими обострениями и ремиссиями.
По клинико-анатомическим признакам сепсис делится на септицемию (без гнойных метастазов), септикопиемию (со вторичными метастатическими гнойными очагами) и септический шок.
Наиболее частыми клиническими симптомами являются чувство жара и озноб, связанные с высокой лихорадкой. При септицемии размахи температурной кривой обычно небольшие (на 1 град), при септикопиемии наблюдается гектическая или ремиттирующая лихорадка с сильными ознобами и проливным потом.
Пациента беспокоит общая слабость, потеря аппетита, бессонница, головная боль, раздражительность.
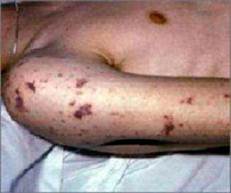
Лицо пациента осунувшееся, зеленовато-желтоватого цвета. Язык сухой и обложен налетом. На теле появляется петехиальная сыпь. Артериальное давление снижается, пульс учащается, дыхание учащенное и поверхностное. При аускультации сердца выслушивается диастолический шум аортальной недостаточности, в легких хрипы. Отмечается увеличение печени, селезенки, развивается желтуха. Наблюдается нарушение функции почек со снижением удельного веса мочи и появление в ней белков и форменных элементов. Начинаются упорные септические поносы и рвота. Для септической раны характерны: бледность, отечность, скудость отделяемого, ухудшение заживления раны, кровоточивость.
При исследовании крови отмечается лейкоцитоз со значительным сдвигом формулы влево, прогрессирующее падение гемоглобина и количества эритроцитов, тромбоцитопения. Резко ускоряется СОЭ.
При септикопиемии характерно выявление вторичных гнойных очагов в тканях и органах, возникновение эмболии крупных сосудов. Важным исследованием является посев крови, который берут три дня подряд. При септикопиемии кровь на посев следует брать во время озноба, а также обязательно берется посев гнойного содержимого из очагов.
При септическом шоке состояние резко ухудшается. Артериальное давление снижается ниже 70-80 мм рт ст. Начинается сердечно - сосудистая, дыхательная, почечная и печеночная недостаточность. Смерть пациента наступает вследствие прогрессирующей септической пневмонии, развития вторичных гнойников в жизненно важных органах, поражения клапанов сердца, острых расстройств кровообращения и т.д.
Лечение сепсиса комплексное, включает общие и местные мероприятия.
Пациента помещают в наиболее благоприятные санитарно-гигиенические условия, создают полный покой, обеспечивают тщательный уход, полноценное и высококалорийное питание, витаминное питье. Проводят инфузионную терапию - антибактериальные, дезинтоксикационные средства, переливают компоненты крови, антигистаминние препарата. Из средств специального воздействия применяют противостафилококковую плазму, гаммаглобулин, средства активной иммунизации - анатоксины, аутовакцины.
На фоне общего лечения проводят дополнительную санацию первичного гнойного очага, диагностику и лечение метастатических гнойников.
Принципы лечения сепсиса
| Общее лечение | Местное лечение |
| 1. борьба с инфекцией и интоксикацией | 1.своевременное и рациональное хирургическое вмешательство |
| 2. повышение иммунобиологических свойств организма | 2.создание хорошего оттока из раны |
| 3. улучшение функции органов и систем | 3. дезинфекция раны антисептическими препаратами |
| 4. проведение симптоматической терапии | 4.обеспечение покоя ране |
| 5. применение физиотерапевтических процедур | |
| 6. наблюдение за состоянием раны и выявление осложнений |
Общие принципы лечения больных сепсисом
|
| энергетические потери | энтеральной питание | эмульсии, зондовые смеси |
| 6. Анемия, гипопротеинемия | Трансфузионная терапия | Эритроцитная масса, плазма, альбумин |
| 7. Водно- электролитные потери | Инфузионная терапия | Плазмозамещающие и электролитные растворы |
| 8. Органная дисфункция или недостаточность (сердце, легкие, почки, печень, ЖКТ) | Коррегирующая или заместительная терапия (по показаниям) | Оксигенотерапия, ИВЛ, гликозиды, диуретики, стероиды и др). |
Осложнения сепсиса:
1. септические кровотечения:
• аррозия крупного сосуда
• гнойное расплавление тромба, закрывающего поврежденный сосуд
• пролежни стенки сосуда дренажем
2. тромбоэмболии сосудов конечностей или органов, приводящие к гангрене или инфаркту
3. септический эндокардит
4. пневмонии
5. пролежни
Сестринский уход при хирургическом сепсисе
| Проблемы пациента | Цели сестринского вмешательства | Планирование сестринского вмешательства: независимые, взаимозависимые, зависимые вмешательства. |
| Гипертермия 1. Период повышения температуры тела | Краткосрочные: у пациента не будет озноба через 3 часа. Долгосрочные: приступ озноба не возникнет через неделю. | Независимые вмешательства: 1. Измерение температуры каждые 30 минут. 2. Рекомендовать пациенту лечь в постель. 3. Обеспечить пациенту физический и психический покой. Зависимые: выполнять назначения врача. |
| 2. Температура тела выше 37,5 град С. | Краткосрочные: температура тела будет снижена через 2 суток. Долгосрочные: 1. Не будет обезвоживания организма. 2. Не будет снижения массы тела. | Независимые: 1. Регистрировать температуру тела в температурном листе. 2. Применить меры физического снижения температуры (пузырь со льдом, холод на магистральные сосуды, обтирания, обертывания, холодный компресс, вентилятор). 3. Обеспечить обильное прохладительное питье: морс, компот, соки, минеральные воды, арбуз - до 2 литров в день. 4. Диета № 13 по Певзнеру. 5. Развесить мокрые простыни. 6. Рекомендовать х/б нательное белье, постельное белье, одежду. |
| 7. Взвешивать пациента 1 раз в неделю. 8. При необходимости оказать помощь в личной гигиене. 9. Контролировать количество, цвет мочи, наличие стула. Зависимые: 1. Консультация врача при любом ухудшении состоянии пациента. 2. Выполнять назначения врача. | ||
| 3. Литическое снижение температуры, повышенная температура. | Восстановление возможностей. | Независимые: 1. Рекомендовать пациенту расширение режима активности. 2. Поощрять потребность в самоуходе. 3. Обеспечить смену постельного и нательного белья, его дезинфекцию. 4. Контролировать состояние кожи (цвет, влажность). 5. Проводить туалет кожи, слизистых. 6. Измерять температуру тела. 7. Провести коррекцию мероприятий с учетом данных повторных термометрий. 8. Обеспечить пациенту сохранение тепла (теплое питье, укрыть). |
| 4. Критическое снижение температуры. | Не будет осложнений, связанных с критическим снижением температуры. | Независимые: 1. Контроль состояния кожи (влажность, цвет). 2. Обеспечить пациенту сохранения тепла (укрыть, теплое питье). 3. Помощь в осуществлении личной гигиены после улучшения самочувствия. Зависимые: 1. Консультация врача. 2. Выполнение назначений врача. |
| 5. Головная боль. | Краткосрочные: через трое суток интенсивность головной боли снизится. Долгосрочные: головной боли не будет к моменту выписки. | Независимые: 1. Регулярное проветривание палаты. 2. Соблюдение щадящего охранительного режима. 3. Проведение влажной уборки в палате (боксе) 2 раза в день. 4. Измерение АД. 5. Обеспечение дробного высококалорийного питания. 6. Дача витаминизированных напитков. 7. Обеспечение пациенту оптимального микроклимата в палате, физического и психического покоя. 8. Холодный компресс на голову. Зависимые: выполнение назначений врача. |
| 6. Мышечные боли. | Краткосрочные: через трое суток интенсивность | Независимые: 1. Создать комфортные условия для пациента. 2. Придать пациенту удобное положение в |
| мышечной боли снизится. Долгосрочные: мышечной боли не будет к моменту выписки. | постели. 3. Обеспечить пациенту физический и психический покой. 4. Осуществить комплекс мероприятий по уходу за пациентом. 5. Провести беседу с родственниками о психической поддержке пациента и щадящем режиме. Зависимые: обеспечить выполнение назначений врача. | |
| 7. Рвота, тошнота. | Краткосрочные: 1. У пациента не будет аспирации рвотных масс. 2. У пациента не будет обезвоживания организма. Долгосрочные: пациент отметит, что приступы тошноты и рвоты стали реже. | Независимые: 1. Взвешивать пациента один раз в день. 2. Обеспечить доступ свежего воздуха. 3. Обеспечить соблюдение личной гигиены. 4. Обеспечить пациента жидкостью не менее 1,5 - 2 литров в день. 5. Проводить обеззараживание рвотных масс. 6. Придать положение, позволяющее избежать аспирации рвотных масс. 7. Обучить пациента методике расслабления и глубокого дыхания для урежения приступов рвоты. Зависимые: 1. Выполнять назначения врача. 2. При необходимости направить рвотные массы в баклабораторию. |
| 8. Бред. | Краткосрочные: пациент отметит облегчение состояния к концу недели заболевания. Долгосрочные: бред исчезнет к выписке пациента. | Независимые: 1. Устранить острые предметы из поля зрения пациента. 2. Создать вокруг пациента спокойную обстановку. 3. Попытаться успокоить пациента. 4. Создать пациенту удобное положение в постели. 5. Создать пациенту физический и психологический покой. 6. Обеспечить меры безопасности пациенту: организовать постоянное дежурство медсестры. Взаимозависимые: 1. Преградить доступ пациента к окнам. 2. При необходимости использовать принцип фиксации. Зависимые: выполнять назначения врача. |
| 9. Слабость, снижение способности обслуживать себя. | Краткосрочные: слабость уменьшится к концу недели. Долгосрочные: к концу недели пациент сможет себя обслуживать. | Независимые: 1. Контролировать соблюдение пациентом предписанного режима физической активности. 2. Ежедневное наблюдение за состоянием пациента, регистрация изменений, сообщение врачу. |
| 3. Обеспечивать пациенту помощь в осуществлении основных жизненных потребностей. Взаимозависимые: 1. Вместе с пациентом разработать план удовлетворения его потребностей. 2. Вместе с пациентом обсудить режим питания и питья. | ||
| 10. Судороги. | Краткосрочные: облегчение состояния пациента во время приступов, исключения получения травмы во время приступа. Долгосрочные: у пациента не возникнет судорожных припадков к концу недели. | Независимые: 1. Предохранить пациента от ушибов (уложить на ровную мягкую поверхность, убрать возможные повреждающие предметы). 2. Расстегнуть стесняющую одежду. 3. Обеспечить доступ свежего воздуха. 4. Между коренными зубами вставить узел салфетки, полотенце или ложку, шпатель, роторасширитель, обернутые бинтом, ватой. 5. Подать пациенту кислород. 6. Выявить причину судорог и постараться устранить ее. 7. Освободить полость рта от инородных предметов (съемные протезы, пища, рвотные массы). 8. Исключить внешние раздражители (охранительный режим). 9. Фиксировать нижнюю челюсть. Зависимые: выполнять назначения врача. |

|

|
Анаэробная инфекция.
Анаэробная инфекция - это инфекция, вызванная энаэробными бактериями, т.е. микрофлорой, существующей в бескислородной среде. Анаэробная инфекция может быть вызвана клостридиальными и неклостридиальными бактериями. Энаэробы составляют абсолютное большинство нормальной микрофлоры человека. Они обитают:
1. В ротовой полости - главным образом в десневых карманах, где 99%
флоры - анаэробы.
2. В желудке.
3. В тонкой кишке.
4. В толстой кишке - это их основное место обитания.
Вне зависимости от локализации очага анаэробный процесс имеет ряд общих характерных признаков:
1. Неприятный гнилостный запах экссудата.
2. Гнилостный характер поражения.
3. Грязный скудный экссудат.
4. Газообразование - пузырьки газа из раны, крепитация подкожной клетчатки, газ над уровнем гноя в полости абсцесса.
5. Близость развития анаэробного процесса к местам естественного обитания анаэробов.
Газовая гангрена
Газовая гангрена - это тяжелая токсическая раневая инфекция, вызванная анаэробными микроорганизмами
(клостридиями), с преимущественным поражением соединительной и мышечной ткани. Микроорганизмы могут попасть в рану вместе с землей. Возбудители устойчивы к термическим и химическим факторам. Анаэробные бактерии выделяют сильные токсины, вызывающие некроз соединительной ткани и мышц. Также они вызывают гемолиз, тромбоз сосудов, поражение миокарда, печени, почек. Для развития анаэробной инфекции имеет большое значение отсутствие свободного доступа кислорода с нарушением кровообращения в травмированных тканях.
|
Анаэробная инфекция может возникнуть при ранениях любой локализации, однако чаще она встречается при повреждениях конечностей, особенно
Для уточнения характера заболевания принято выделять различные формы анаэробной инфекции. Так, в зависимости от течения болезни различают:
1) молниеносные формы,
2) быстро прогрессирующие и
3) медленно прогрессирующие формы анаэробной инфекции. По характеру местных изменений выделяют:
1) формы с преобладанием газа (газовая форма),
2) формы с преобладанием отека (злокачественный отек),
3) смешанные формы.
В зависимости от глубины процесса различают:
1) глубокие (субфасциалъные) и
2) поверхностные (эпифасциалъные) формы.
Клиническая картина:
| нижних. Так, во время Великой Отечественной войны % всех случаев анаэробной инфекции наблюдалось при ранениях нижних конечностей и ягодиц. |

|
Инкубационный период — от 3-6 ч до 1-2 сут; молниеносные формы могут привести к смертельному исходу в течение первых двух дней.
Состояние пациента тяжелое, прогрессирует интоксикация (слабость, тошнота, рвота, плохой сон, заторможенность, бред), кожные покровы бледные с желтушным оттенком, заострившиеся черты лица. Пульс значительно учащен и не соответствует температуре, артериальное давление снижено, температура тела от субфебрильной до высокой. При исследовании крови определяется высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево, анемия. Диурез резко снижен, в моче определяются лейкоциты, белок, цилиндры.
| Общие |
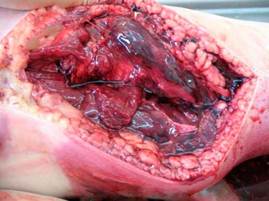
В области раны пациент отмечает появление сильных распирающих болей. Кожа вокруг раны цианотична, холодная на ощупь, с расширенными синюшными венами. Конечность отечна, при пальпации определяется крепитация мягких тканей (из-за наличия в них газа). При перевязках или вскрытиях раны из нее выделяется скудное отделяемое с неприятным запахом и пузырьками газа. При рентгенологическом исследовании видны участки скопления газа, расслаивающиеся мышцы.
Симптомы газовой гангрены
Местные
1. Несоответствие пульса температуре тела - пульс опережает температуру.
2. Нарушение деятельности ЦНС - вялость, сонливость или раздражительность, возбуждение
3. Иктеричность склер.
4. Уменьшение диуреза
5. В ысокий лейкоцитоз или лейкопения 1.Усиление боли в ране
2.Чувство «тесноты» повязки (симптом «нитки»)
3. Крепитация при ощупывании раны
4. Мраморный цвет кожи
5. Резкое понижение местной температуры
6. Характерный вид раны: стенки и дно серой окраски, скудное отделяемое, мышцы вида «вареного мяса», выбухающие в рану, при надавливании на края раны отделяются пузырьки газа
7. Характерная рентгенограмма - виден газ в мягких тканях
Лечение: при развивающейся газовой гангрене выполняют широкие лампасные разрезы мягких тканей до кости, накладывают повязки с перекисью водорода, проводят аэрацию раневой поверхности. Внутривенно капельно вводят противогангренозную сыворотку (по 150-200 тыс. АЕ в течение нескольких дней). С лечебной целью сыворотку вводят медленно, на теплом физиологическом растворе. Кроме сыворотки пациенту вводят 3-4 л жидкости, переливают компоненты крови, вводят антибиотики, проводят симптоматическое лечение.
Особое значение имеет уход за пациентом с анаэробной инфекцией. Для предупреждения внутрибольничной инфекции пациента помещают в отдельную палату, использованный перевязочный материал сжигают после дезинфекции. Инструменты подвергают дробной стерилизации. Операционную после операции по поводу газовой гангрены подвергают обязательной двукратной генеральной уборке. Обслуживающий персонал перед входом в палату надевает специальные халаты, обувь, пользуется перчатками и фартуками. Выделяются индивидуальные предметы ухода.
Пациенту обеспечивают полный покой. Для борьбы с бессонницей назначают снотворные препараты, обезболивающие.
Лечение анаэробной инфекции
|
• Полная некрэктомия до «чистой» раны
• Высокая ампутация без ушивания культи
Профилактика анаэробной инфекции достигается полноценной первичной хирургической обработкой ран, тщательной иммобилизацией. При обширных, загрязненных ранах, особенно на нижних конечностях, вводят профилактические дозы противогангренозной сыворотки - 30 000 АЕ с предварительной пробой на чувствительность к сыворотке в разведении 1:100.
Профилактика анаэроб ной инфекции
Л ~
Соблюдение правил личной гигиены
Правильное и своевременное снятие жгута

|
| + Правильное и своевременное оказание первой помощи |
| Проведение противошоковых мероприятий |
Столбняк.
 эритроциты.
эритроциты.
|
Возбудитель столбняка - столбнячная палочка, анаэробный, спорообразующий, грамположительный микроорганизм. Споры его очень устойчивы к факторам внешней среды. Бактерии могут существовать в обычных условиях в течение многих лет. Токсин, выделяемый столбнячной палочкой, повреждает нервную систему и разрушает
Заражение происходит только через поврежденные ткани. Инкубационный период длится от 4 до 40 дней. Во время инкубационного периода человек жалуется на головную боль, бессонницу, повышенную раздражительность, общее недомогание, обильную потливость, боли в области раны и подергивание тканей вокруг раны. Появляется повышение сухожильных рефлексов и патологические рефлексы на стороне повреждения.
Ведущим симптомом заболевание является развитие тонических и клонических судорог скелетных мышц. Сначала спазм и судороги мышц начинаются вокруг места ранения, потом переходят на жевательные и мимические мышцы лица. Лицо пациента перекашивается в так называемой «сардонической улыбке». Распространение судорог на мышцы шеи приводит к запрокидыванию головы. Судорожные сокращения дыхательных мышц вызывают нарушение дыхания вплоть до асфиксии, а сокращение мышц сердца вызывает остановку сердца. Вследствие тонического сокращения всей скелетной мускулатуры развивается опистотонус. Туловище выгибается, и пациент касается постели только затылком и пятками. Такие судороги могут сопровождаться западением языка, переломами костей, позвоночника, разрывами органов, мышц, сосудисто-нервных пучков. Частые судороги сочетаются с обильным потоотделением, высокой температурой тела, дыхательными и сердечно - сосудистыми расстройствами. Смерть может наступить от удушья и паралича сердечной мышцы. Профилактика: Согласно приказу МЗ СССР № 459, экстренная специфическая профилактика столбняка у детей и взрослых проводится в случаях:
1. при любых травмах с нарушением целостности кожных покровов и слизистых;
2. при ожогах и отморожениях 2 и 4 степени;
3. родильницам при родах на дому;
4. при внебольничных абортах;
5. при операциях на ЖКТ со вскрытием просвета полого органа;
6. при укусах животных.
Ранее привитым от столбняка вводят 0,5 мл очищенного АС анатоксина. При отсутствии сведений о ранее полученных прививках проводят активно- пассивную иммунизацию с использованием противостолбнячной сыворотки и анатоксина.
Схема экстренной профилактики столбняка
| Предыдущие прививки против столбняка | Возраст | Срок после последней прививки | Препараты | |||
| Наличие документов про прививки | Курс предыдущих прививок | АС, мл | ПСЧИ, МЕ | ПСС, МЕ | ||
| Документальное | Полный курс | Дети и подростки | Независимо | Не | Не | Не |
| подтверждение | плановых | от срока | вводят | вводят | вводят | |
| про прививки в | прививок по | |||||
| наличии | возрасту | |||||
| Курс плановых | Дети и подростки | Не больше | Не | Не | Не | |
| прививок без | 5 лет | вводят | вводят | вводят | ||
| последней | ||||||
| ревакцинации по | ||||||
| возрасту | ||||||
| Не меньше чем 3 | Взрослые | Не больше | Не | Не | Не | |
| прививки | 2 лет | вводят | вводят | вводят | ||
| Больше 2 | 0,5 | Не | Не | |||
| лет | вводят | вводят | ||||
| Две прививки | Лица любого | Не больше | 0,5 | Не | Не | |
| возраста | 5 лет | вводят | вводят | |||
| Одна прививка | Больше 5 лет | 1,0 | ||||
| Одна прививка | Лица любого | Не больше | 0.5 | Не | Не | |
| возраста | 2 лет | вводят | вводят | |||
| Больше 2 | 1,0 | |||||
| лет | ||||||
| Не привитый | Дети до 5 мес | - | Не вводят | |||
| Лица другого | - | 1,0 | ||||
| возраста | ||||||
| Документальное | Отсутствуют | Дети до 5 мес | - | Не | ||
| подтверждение | данные о прививке | вводят | ||||
| про прививки | В анамнезе | Дети, старше 5 | - | 0,5 | Не | Не |
| отсутствует | отсутствуют противопоказания к прививке | мес, подростки, военнослужащие, военнослужащие в прошлом | вводят | вводят | ||
| Взрослые, | - | 1,0 | ||||
| которые не отбывали | ||||||
| военную службу |

|
Лечение. Госпитализация обязательна. Больного помещают в стационар, в котором есть отделение реанимации. В комплекс терапевтических мероприятий входят первичная хирургическая обработка раны; нейтрализация токсина путем внутримышечного введения100 000—150 000 ME противостолбнячной сыворотки или 900 ME специфического гамма- глобулина, а также активная иммунизация столбнячным анатоксином в дозе 0,5 мл с интервалом 3 — 5 дней; снятие судорожного синдрома путем применения нейролептиков и противосудорожных средств, гипербарической оксигенации; лечение дыхательной недостаточности, вплоть до перевода больных на искусственную вентиляцию легких; коррекция водно- электролитного баланса, кислотно-основного равновесия, кормление и уход. Больного помещают в отдельную палату, которую затемняют и исключают шум, применяют седативные препараты, наркотические анальгетики. Тяжелые случаи судорог лечат применением миорелаксантов, проводит искусственную вентиляцию легких путем интубации легких. Пациенту показано высококалорийное питание, при необходимости зондовое кормление при тризме.
Дата добавления: 2014-11-13; просмотров: 407; Мы поможем в написании вашей работы!; Нарушение авторских прав |